Причины возникновения
Среди причин появления шишек на деснах наиболее распространены:
-
неграмотный и нерегулярный уход за зубами;
-
n травмы в ротовой полости;
-
n последствия ношения зубных протезов.
Отсутствие регулярного ухода за зубами становится причиной появления на них налета, становящегося подходящей средой для обитания болезнетворных бактерий. В результате их размножения нередко появляется шишка на десне с гноем.
Нередко новообразование появляется после травм или непрофессиональной установки зубных протезов. Такое наблюдается после использования материалов низкого качества и недостаточной антисептической обработки ротовой полости.
Шишки на деснах в большинстве случаев указывают на наличие стоматологических заболеваний. Большинство из них способны причинять существенный дискомфорт, что вызывает необходимость безотлагательного обращения к специалисту.
Папилломы гортани – диагностика
Папилломы гортани – это достаточно редкое заболевание. Для того, чтобы поставить такой диагноз, необходимо проведение инвазивных исследований, таких как ларингоскопия и бронхоскопия.
В правильной диагностике заболевания важную роль играет выяснение истории болезни пациента, а затем выполнение диагностических тестов. Если речь идет о диагностике визуальной, можно сделать рентгеновский снимок грудной клетки (здесь можно увидеть затемнение внутри трахеи или очаги в легких или бронхах) или компьютерную томографию, с помощью которой можно визуализировать характерные разрастания, напоминающие цветную капусту в гортани и других участках дыхательных путей.
Врач назначает также функциональные пробы, такие как спирометрия. Измерения объема воздуха в легких и скорость его потока через дыхательные пути могут быть полезны в выявлении обструкции дыхательных путей.
Чтобы подтвердить диагноз, необходимо выполнить прямую ларингоскопию (в случае папиллом, расположенных в гортани) или бронхоскопию (при изменениях, расположенных глубже, например, в трахее). Оба исследования выполняются под общим наркозом.
- Прямая ларингоскопия – это процедура, при которой благодаря специальной аппаратуре врач может отодвинуть язык пациента и осмотреть именно гортань.
- Бронхоскопия – это исследование, в котором в дыхательные пути вводится специальный кабель с камерой и трубка, через которую можно вводить средства, например, для загрузки фрагмента тканей.
С помощью одного или другого исследования можно подтвердить диагноз, а также забрать фрагмент ткани (провести так называемую биопсию). Биопсия необходима для того чтобы исключить развитие злокачественной опухоли, а также для того, чтобы выяснить, какой из типов вируса вызвал заболевание.
Папилломы гортани диагностика
Симптомы гнойных пробок в горле
Первый признак — ощущение, что в горле что-то есть: как будто ком; сопутствовать этим неприятным ощущениям может сухой кашель. Пациенту сложно глотать, возникает боль в горле.
Сильные боли в горле сопровождаются гнилостным запахом из ротовой полости, который нельзя приглушить даже с помощью зубных паст. Этот запах — результат жизнедеятельности бактерий, скопившихся в пробках. Казеозные образования видны и при визуальном осмотре — на гландах сразу заметны творожистые бугорки бело-желтого оттенка. Бывает, что гнойнички сразу не видны, но стоить нажать на поверхность миндалины, например, языком, как эти бело-желтые бугорочки начинают проявляться.
Пробки в миндалинах могут принести больному массу неприятных и даже опасных последствий: если инфекция пойдет с током крови или лимфы дальше по организму, это может стать причиной проблем с сердцем, почками и суставами. Чтобы не пришлось проводить лечение осложнений от тонзиллита, необходимо своевременно попасть на прием к оториноларингологу и начать лечение тонзиллита с гнойными пробками.
Профилактика проблемы
Основными мерами профилактики глазных заболеваний у коров являются:
Регулярная (два раза в год) и поголовная дегельминтизация коров.
Устранение мух, клещей и других вредителей, которые являются переносчиками болезней. Сараи обрабатываются химическими растворами.
Вакцинация.
Содержание коровников в чистоте и сухости. Убирать навоз нужно 1-2 раза в день.
Регулярная проверка состояния глаз.
Следить, чтобы телята и взрослые коровы не травмировали себе глаза.
Выбирать безопасные места для выгулов.
Убрать из коровников опасные предметы, о которые корова может повредить глаза.
Давать молодняку «Тетрамизол», «Альбендазол».
Изолировать больных животных от стада.
Вовремя убирать пищевые остатки.
Обеспечить качественное и разнообразное питание.
Использовать средства для отпугивания назойливых насекомых
Обрабатывают кожу и глаза (важно, чтобы мазь не раздражала их чувствительную поверхность).
Полы в сараях должны быть деревянные (эта мера поможет сохранить тепло в помещении и снизит риск появления инфекций и воспалений) и иметь небольшой угол наклона (чтобы стекали грязь и нечистоты).
Если у коровы слезятся глаза, наблюдается покраснение и нагноение, то это явный симптом болезни
Важно своевременно обнаружить проблему и предпринять меры. Бездействие приведет к развитию патологии и потере зрения
К тому же пострадать может все стадо, так как некоторые инфекции легко передаются от одного животного к другому. Лечением коровы должен заниматься опытный специалист.
Трофическая язва — лечение в Москве
У вас трофическая язва? Лечение в Москве или в любом другом городе довольно длительное и представляет собой целый комплекс мер, чтобы исчезла трофическая язва. Лечение консервативное, то же, что и лечение медикаментозное направлено на уменьшение симптоматики основного заболевания, вызвавшего нарушение трофики тканей, лечение собственно язвенного поражения и борьбу с вторичной инфекцией.
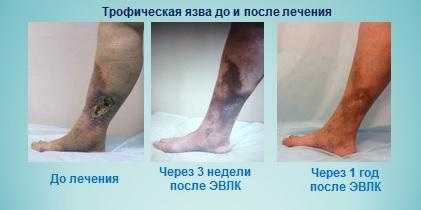
Прекрасные результаты лечения трофической язвы лазером
В зависимости от стадии, по-разному убирается трофическая язва. Лечение (Москва предлагает множество методов) зависит от стадии развития трофической язвы и проводится по следующим направлениям:
- местное лечение;
- эластическая компрессия;
- медикаментозное лечение;
- гемосорбция — выведение из крови токсических продуктов распада тканей;
- физиотерапия;
- аутооблучение крови лазером или ультрафиолетовыми лучами;
- хирургическое вмешательство при наличии показаний;
- посещение санаториев.
Как быть, если у вас глубокие трофические язвы нижних конечностей? Что делать, если большая трофическая язва, лечение (фото, результаты вы уже оценивали) которой вы не проводили, увеличивается?
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей. Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии.Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.
 Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.
Причины появления
Есть довольно много причин, по которым может появиться бельмо на глазу. Чаще всего его провоцирует травма нежных тканей роговицы, попадание каких-то мелких частичек или загрязнение той же травмированной ткани.
Нематоды Thelasia rhodesi (телязии) обычно заражают крупный рогатый скот в летнее время. Телязиоз становится основной причиной слезотечения у коров в этот период. Промежуточными хозяевами телязий являются мухи.
Заражение приводит к конъюктивитам и кератитам. У коровы краснеют и слезятся глаза. Помимо слезотечения, светобоязни и помутнения роговицы, это глистное заболевание проявляется серозно-гнойными выделениями из глаз, которые склеивают ресницы. Без лечения воспаленная роговица покрывается язвами, на ней появляются рубцы.
Возможны также повреждения хрусталика. Больная корова может ослепнуть. Она плохо ест, теряет в весе, падает ее молочная продуктивность. Лечение телязиоза проводится в два этапа: медикаментозное избавление животного от паразитов с помощью обычных средств борьбы с глистами и восстановление поврежденных слизистых оболочек глаз.
Воспалительные заболевания, химические ожоги, травмы глаза, могут вызвать помутнение роговицы, появления на ней участков с ороговевшим слоем. Такие участки называют бельмом.
Причины заболевания у КРС распознают по симптомам. Вся терапия направлена на устранения симптомов помутнения роговицы. Саму роговицу уже не спасти. Лечение только хирургическое, но его часто не используют.
Самая частая причина помутнения роговицы у коровы – телязиоз. Возбудителями являются гельминты, паразиты. Их носители – мухи. Насекомое садится на впадину глаза и откладывает в неё нематодов. Это мелкие черви.
Причиной телязиоза выступает возбудитель – нематоды телязии. Их жизненный цикл представляет собой сложную схему.
Рассмотрим её, чтобы получить представление об этих гельминтах. К заражению животного прямое отношение имеют мухи-коровницы.
Они являются носителями телязий. Когда начинается их лёт, они атакуют на пастбищах скот, садятся на кожу животных около глазной щели.
Инвазионные личинки нематод через хоботок насекомого попадают на веки и окологлазную область скота. Дальнейший цикл развития нематод протекает в глазах поражённого животного.

Самка телязии способна производить на свет живых личинок, которые не являются инвазионными. Чтобы они стали такими, нужно, чтобы в процессе поучаствовали мухи-коровницы.
Они садятся на глаза скота, заглатывают личинок первой стадии. В теле мухи (в её фолликулах) они дважды видоизменяются и превращаются в инвазионных личинок.
Внимание! Половозрелые особи телязий живут около года. Они зимуют на заражённом животном, однако не могут производить на свет инвазионных личинок. Причинами развития телязиоза являются:
Причинами развития телязиоза являются:
- Больные животные на пастбищах.
- Мухи-коровницы, которые принимают непосредственное участие в развитии личинок телязий и переносят их от больных животных к здоровым.
- Отсутствие профилактических мер против гельминтозов.
Пути инфицирования
- Основным путём заражения аногенитальными бородавками (остроконечными кондиломами) является половой путь заражения.
- Возможно заражение папилломавирусом новорождённых при родах, что является причиной возникновения ларингеального папилломатоза у детей и аногенитальных бородавок у младенцев.
- Возможно заражение бытовым путём, например, через прикосновение. Вирус папилломы человека способен существовать некоторое время в общественных местах (туалеты, бани, бассейны, спортзалы) и проникать в организм человека через ссадины и царапины на коже.
- Возможно самозаражение (аутоинокуляция) при бритье, эпиляции.
Симптомы
I стадия. Характеризуется развитием конъюнктивита, повреждением роговой оболочки глаза. Коровы избегают света, глаза слезятся.
II стадия. Вместе со слезами из глаз начинает активно вытекать гной, серозно-слизистая жидкость. Веки отекают из-за токсического воздействия продуктов жизнедеятельности нематод. Иногда корова не может открыть глаза из-за отечности.
III стадия. Роговица глаза мутнеет, покрывается язвами, а затем приобретает красноватый оттенок. Глазные сосуды переполнены кровью. Зрение резко падает. Возможна вторичная инфекция, развитие некроза тканей. Животное теряет аппетит, становится апатичным, продуктивность значительно снижается.
Болезнь может прогрессировать в течение 4-8 недель. У телят развивается за 2-4 недели и проходит в острой форме.
Что такое мушки перед глазами
Между сетчатой оболочкой и природным хрусталиком находится небольшая полость, которая заполнена гелеобразным веществом под названием стекловидное тело.
Оно прикрепляется непосредственно к макуле, зрительному нерву и сосудам. Самое сильное крепление находится у основания гелеобразной структуры, а самое слабое — вдоль ретинальных микрососудов. Оно представляет собой гидратированный внеклеточный матрикс, состоящий в основном из воды (99%), коллагенов и гиалуронана (1%), организованных в гомогенно прозрачный гидрогель. Его объем повышается в течение первого десятилетия жизни, остается стабильным до 40 лет, затем начинает постепенно уменьшаться.
Клеточный состав состоит из гиалоцитов, фиброцитов, макрофагов, ламиноцитов, клеток Мюллера и микроглии. По мере старения гидрогель постепенно вырождается в более жидкое состояние (синхиз), с 20% разжижением в 18 лет до более чем 50% в 80,4 лет. Это сопровождается повышением массы светооптически плотных микроструктур (синерезис). Эти включения, часто называемые перегородками, ламелями, мембранами и тонкими пучками, по-видимому, состоят из природного коллагенового материала и постепенно увеличивают свою плотность и неравномерность.
Причины герпетических высыпаний
Естественная слеза хорошо защищает зрительный орган от вирусов, если отсутствуют какие-либо нарушения. Иммуноглобулины, содержащиеся в слезной жидкости, блокируют распространение инфекции.
Причины герпетических высыпаний:
-
ослабленный иммунитет, из-за стрессовой ситуации, патологий инфекционно характера, переохлаждения;
-
травмы зрительного органа;
-
беременность;
-
применение иммунодепрессантов.
Важно! Заразиться офтальмогерпесом можно при контакте с источником инфекции (слизистые интимных органов, полости рта), через предметы быта (полотенца, личные принадлежности для гигиены).
Когда обращаться к врачу для лечения бородавок
Бородавки не являются поводом для срочного обращения к врачу и зачастую проходят так же внезапно, как и появились, не требуя медицинского лечения. Особенно часто это случается у здоровых детей и подростков. Кроме того, существует немало способов, которые помогают вывести бородавки в домашних условиях. Однако прежде чем начинать лечение необходимо убедиться, что вы имеете дело именно с бородавкой, а не с более серьезным кожным заболеванием. Для этого желательно посетить дерматолога.
Врач сможет определить, бородавка ли это по внешнему виду новообразования. Также врач порекомендует наиболее оптимальный вариант лечения в зависимости от расположения бородавки, её размера и количества элементов.
Обязательно обратитесь к врачу, если образование на коже:
- кровоточит;
- меняет внешний вид;
- разрастается;
- вызывает боль, неудобство или неловкость.
Не следует заниматься самолечением бородавок беременным женщинам, многие из существующих методов лечения для них противопоказаны. Не желательно самостоятельно лечить маленьких детей, лучше предварительно проконсультироваться с врачом.
Профилактика бельма на глазу
Профилактические мероприятия направлены на избавление от мух в коровнике, на обработку животных от паразитов:
- чтобы избежать травмы глаз выбирают пастбища луговые, которые находятся вдалеке от леса;
- в коровнике не должно быть никаких опасных мест, об которые корова могла бы пораниться;
- животных прививают от инфекционных заболеваний, чтобы в период беременности корова не заболела;
- в коровнике соблюдают чистоту, вовремя убирают навоз и грязь;
- обрабатывают помещения от мух;
- весной и летом проводят медикаментозную обработку всего стада. Взрослым животным и телятам дают «Альвет», «Альбендазол», «Тетрамизол». Средства смешивают с кормом или разводят в поилке. Препараты выводят паразитов из организма;
- в пастбищный период на шерсть животных наносят защитные средства от мух, слепней, комаров, клещей. Используют «Себацил», «Энтомозан», «Аверсект». Препараты разводят в воде: 1 мл средства на 100 мл воды. Набирают жидкость в пульверизатор и опрыскивают им коров.

Бельмо на глазу у животного не лечат, но предотвратить помутнение роговицы возможно. Необходимо проводить профилактические мероприятия, внимательно относится к корове, не уклонятся от вакцинации. В коровнике регулярно убирают навоз и смывают грязь.
Список используемой литературы:
- Животноводство — Википедия
- Животноводство // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Животноводство // Большая российская энциклопедия : / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
Проявление заболевания
Как правило, о наличии папилломавируса свидетельствуют наросты на коже, но это не единственный симптом.
Некоторые разновидности вируса приводят к тому, что папилломы поражают половые органы или дыхательные пути. Такие заболевания непросто диагностировать, так как они схожи с другими патологиями.
Например, при поражении вирусом респираторного тракта наросты появляются в носоглотке, гортани. Как правило, человек испытывает симптомы заболевания дыхательных путей, поэтому обращается к ЛОР-врачу. Избавиться от папилломатоза в горле обычными ингаляциями и полосканиями невозможно, так как требуется специальная терапия.
Если папилломавирус поражает половые органы, также появляются единичные наросты или множественные. Они располагаются в промежности, вызывают зуд и кровоточивость. Некоторые женщины ошибочно принимают ВПЧ за молочницу и принимаются лечить ее соответствующими препаратами, хотя они не принесут должного эффекта.
В зависимости от типа возбудителя и морфологических особенностей разрастания специалисты выделяют несколько разновидностей папиллом:
- Плоские бородавки, которые имеют округлую форму. Заболеванию подвержены дети и подростки, молодые люди.
- Обыкновенные папилломы, которые называют вульгарными бородавками. Они характеризуются неровной поверхностью, образуются на руках и ногах. При появлении на пальцах, ладонях, подошвах наросты доставляют немалый дискомфорт, мешают ходить, заниматься привычными делами.
- Нитевидные папилломы — узкие наросты на шее, лице, складках кожи. Болезни подвержены люди среднего и зрелого возраста. Наросты обычно небольшие, не более 1-2 мм.
- Подошвенные бородавки — новообразования, которые появляются по подошвенной поверхности стопы или около ногтевой пластины. Внешне нарост напоминает мозоль и мешает ходьбе. У некоторых людей болезнь проходит сама, но в большинстве случаев без лечения не обойтись.
- Остроконечные кондиломы — разновидность папиллом, которые передаются половым путем. Внешне такие наросты похожи на петушиный гребень. Они могут появиться на слизистых половых органов и в ротовой полости.
- Папилломы мочевыводящих путей чаще диагностируются у мужчин. Новообразования образуются в мочевом пузыре и мочеиспускательном канале. Это приводит к болям, проблемам с мочеиспусканием.
- Папилломы дыхательных путей поражают гортань и носоглотку. Если процесс затрагивает голосовые связки, появляется охриплость, проблемы с дыханием.
- Папилломатоз — многочисленные папилломы, расположенные на лице и теле.
Бородавки у детей
Бородавки – распространенное явление у детей и подростков, поскольку их иммунитет не сформирован до конца, вследствие чего они легко заражаются папилломавирусами. Немаловажную роль играет тот факт, что дети, посещающие детские сады и школы, как правило, пребывают в повышенных стрессовых условиях, что негативно сказывается на защитных способностях организма. Помимо контактно-бытового способа инфицирования. возможно также внутриутробное заражение от матери.
Чаще всего у детей развиваются вульгарные, юношеские или подошвенные бородавки, при этом юношеские исчезают сами к 14-18 годам.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
- болезни носовой полости, имеющие хронический характер (например, гайморит) — часть бактерий из носа непременно попадает в горло;
- отсутствие правильной гигиены полости рта — здесь бактерии присутствуют постоянно и при снижении иммунитета попадают в миндалины, остатки еды также могут застрять в лакунах и стать «материалом» для затвердевания гнойных масс;
- слабый иммунитет — человек не в силах справиться с инфекцией самостоятельно, и болезнь приобретает затяжной или хронический характер;
- повреждения гланд — в ранку легко может попасть инфекция. Часто именно места повреждения становятся локацией нового гнойного образования.
Лечение хронического тонзиллита.
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию. При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд. Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная – первый случай возникновения заболевания.
- Повторная – возникает обычно через какой-то период (год и более).
- Рецидивирующая – возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Особое внимание следует уделять рецидивирующей роже и направить лечение не только на подавление инфекции, но и на общее укрепление организма. Классификация по распространению на теле:
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Микоплазмоз, диагностика и лечение
В настоящее время главным методом диагностики генитальной микоплазменной и уреаплазменной инфекции является посев отделяемого из половых органов на специальные диагностические среды с последующим выделением микоплазм на культуре клеток. Этот метод за его высокую эффективность и информативность называют принятым в медицине термином – «золотой стандарт» диагностики микоплазмоза.
Выявление большинства видов микоплазм в посеве не является обязательным показанием к лечению. По современным данным, при выявлении у девочек воспалительных заболеваний, таких как уретрит, эндометриоз и другие заболевания матки и придатков, возбудителями которых могут быть данные микоплазмы и уреаплазмы при обнаружении их в результате посева, должна проводиться специфическая антибактериальная терапия.
У взрослых женщин ситуация несколько иная: при наличии хронических урогенитальных заболеваний, таких как угроза прерывания беременности, токсикоз, многоводие следует провести обследование на наличие микоплазменной инфекции как самой женщины, так и ее новорожденного ребенка, а в случае выявления микоплазмоза или уреаплазмоза, принять необходимые меры по ее лечению.
В целом же, обнаружение генитальных микоплазм при отсутствии жалоб и патологических изменений, как правило, расценивают как носительство мико- и/или уреаплазм. При этом сохраняется риск повторного инфицирования на фоне развития других инфекций, например, герпетической, снижения иммунитета, вызванного стрессом, вредными привычками, нехваткой витаминов. Кроме того, у взрослых женщин, ведущих активную половую жизнь, сохраняется возможность инфицирования половых партнеров.
Важно помнить, что для качественной профилактики повторного инфицирования и предотвращения осложнений уреа- и микоплазмоза необходимо проходить обследование и лечение обоих половых партнеров, включающее обязательное бактериологическое исследование мазка из половых органов через 3 и 6 месяцев после курса проведенного лечения.
Причины развития папилломатоза
В большинстве случаев папилломы имеют вирусную этиологию. Возбудитель заболевания — ДНК-содержащий вирус папилломы человека (ВПЧ) семейства паповавирусов. К настоящему времени определено около 100 типов этого вируса, многие из которых обладают различным по степени риска потенциалом к онкогенности.
Вирус может передаваться от человека к человеку контактным (в том числе половым) путём; установлено, что один из путей заражения вирусом — передача от матери плоду в течение беременности или во время родов, что обуславливает появление папилломатоза и у детей младшего возраста.
Чаще всего инфицирование ВПЧ приводит к бессимптомному носительству, но в ситуациях, когда иммунитет снижается (после длительной болезни, в стрессовых ситуациях, при авитаминозе, при беременности, в случае приёма определенных лекарств, например, глюкокортикостероидов), возникает непосредственное клиническое проявление в виде папиллом.
Помимо вирусной причины, папилломатоз может быть следствием хронических воспалительных процессов. Интересно отметить, что в отдельных ситуациях при выявлении папилломатоза не выявляется признаков вирусного инфицирования, что побуждает к поиску иных причин развития данного заболевания.
Препараты для лечения бородавок
Для лечения бородавок используются местные средства, но их эффективность зависит от возраста новообразования – чем «свежее» бородавка, тем больше шансов ее удалить, и состояния иммунитета больного.
- Мазь Виферон. Противовирусное средство, повышающее местный иммунитет. Применять можно не более месяца от 1 до 4 раз в день.
- Оксолиновая мазь. Этот препарат также обладает противовирусным эффектом. Наносится на бородавку 1-3 раза в день. Срок лечения от недели до нескольких месяцев.
- Крем Имиквимод. Иммунномодулятор с противовирусным эффектом. Применяется на ночь 2-3 раза в неделю. Срок лечения до 3 месяцев.
- Салициловая кислота. Необходимо использовать концентрированный раствор. Применяется в виде примочки раз в сутки. При этом нужно принимать меры против возникновения химического ожога кожи.
- Коломак. Препарат в виде раствора на основе салициловой, молочной кислот и полидоканола. Наносится 1-2 раза в день, но не более 10 мг в сутки. Курс лечения – не более месяца.
- Веррукацид. Раствор эффективен в отношении многих видов бородавок. Помимо противовирусного воздействия осуществляет коагуляцию внутриклеточного белка наростов, препятствуя развитию рецидивов. Наносится разово, при наличии крупных новообразований возможно повторное нанесение через 1-2 недели.
Перед применением местных средств следует проконсультироваться с дерматологом и сдать анализы для установления характера новообразований, поскольку воздействие лекарственных препаратов может стать причиной перерождения клеток бородавки в злокачественные.




















































