Возбудитель трихомониаза
Влагалищная трихомонада – жгутиковый простейший паразит, способный менять форму на округлую, грушевидную, полициклическую, амебовидную. Подвижность и изменчивость формы, наличие ферментов, разрушающих белковые структуры, позволяют возбудителю инфекции легко проникать в межклеточные пространства и проникать из мочеиспускательного канала во внутренние половые органы мужчин.
Трихомонада вырабатывает фермент гиалуронидазу, которая «разрыхляет» ткани и связи между клетками и провоцирует воспаление уретры, распространяясь по лимфатическим пространствам и кровеносным сосудам на предстательную железу и органы мошонки.
Важно! Трихомонады вырабатывают особые антигены, которые нейтрализуют клетки иммунной системы, поэтому инфекция часто протекает бессимптомно. Возбудители трихомониаза обладают способностью к незавершенному фагоцитозу – захватыванию других клеток и микроорганизмов
Поэтому эти организмы могут создавать в себе «депо» возбудителей других ЗППП – хламидиоза, гонореи, микоплазмоза, кандидоза, генитальных вирусов и способствовать совместному заражению несколькими половыми инфекциями
Возбудители трихомониаза обладают способностью к незавершенному фагоцитозу – захватыванию других клеток и микроорганизмов. Поэтому эти организмы могут создавать в себе «депо» возбудителей других ЗППП – хламидиоза, гонореи, микоплазмоза, кандидоза, генитальных вирусов и способствовать совместному заражению несколькими половыми инфекциями.
Заражение у мужчин возможно при вагинальном, оральном или анальном сексе. Наиболее частый возраст заражения трихомониазом у мужчин – 20–30 лет.
Трихомонадная инфекция у женщин и мужчин отличается своими проявлениями. У женщин она чаще протекает с симптомами, что заставляет обратиться за медицинской помощью. Для мужчин характерно стертое течение инфекции. Диагностировать трихомониаз у женщин проще в связи с особенностью возбудителя поражать влагалище. У мужчин возбудитель чаще поражает предстательную железу и выявляется сложнее. Поэтому трихомониаз регистрируют у женщин в 4–10 раз чаще, чем у мужчин.
Виды и классификации
Клинически трихомониаз классифицируют по давности инфицирования, характеру течения заболевания и выраженности симптомов. В соответствии с этой классификацией выделяют следующие разновидности трихомониаза:
- свежий;
- хронический – заражение произошло больше двух месяцев назад или время заражения невозможно определить при торпидном характере течения;
- трихомонадоносительство – отсутствие выраженных клинических признаков инфицирования при наличии возбудителей в мазках.
В свою очередь, свежий трихомониаз подразделяется на:
- острый – яркая симптоматика, внезапное появление обильных выделений с примесью гноя;
- подострый – клинические проявления не столь выражены, выделений мало;
- торпидный – симптомы смазаны, больной может не подозревать об инфицировании.
Если в течение двух месяцев у больного сохраняются симптомы трихомониаза, врачи говорят о переходе патологии в хроническую стадию, которая может протекать в разных формах:
- неосложненный – очаг воспаления ограничен нижними отделами мочеполовой системы;
- осложненный – инфекция проникла в другие органы, спровоцировав развитие сопутствующих трихомониазу заболеваний;
- бессимптомный – особая форма заболевания, встречается у 30-50% инфицированных, может манифестироваться при изменении гормонального или иммунного статуса.
Это не единственная возможная классификация трихомониаза. Например, только в половине европейских стран заболевание относится к группе официально регистрируемых инфекций, передающихся половым путем. Согласно Международной классификации болезней (МКБ) трихомониаз классифицируется по основанию локализации воспалительного процесса: урогенитальный, других локализаций и неуточненный.
Возбудитель трихомониаза и его особенности
Возбудитель – Trichomonas vaginalis – относится к простейшим одноклеточным микроорганизмам. Имеет жгутики, благодаря чему может свободно перемещается. Образуя выросты цитоплазмы (псевдоподии) паразит проникает в межклеточные пространства.
Трихомониаз
Trichomonas vaginalis живет только в организме человека. Во внешней среде он быстро гибнет легко разрушаясь под действием температуры выше 45 °C, воздуха и солнечных лучей. При этом паразит обитает только в органах мочеполовой системы, поэтому заражение этой инфекцией называется урогенитальный трихомониаз. Кроме трихомонады влагалищной, различают также T.hominis (кишечная) и T.tenax (обитает в полости рта).
Особенность Trichomonas vaginalis состоит в том, что они поглощают другие микроорганизмы и при этом их не переваривают. Находясь внутри простейшего, эти патогенные бактерии защищены от действия лекарств и их достаточно сложно обнаружить. Таким образом легко происходит транспорт других возбудителей (хламидий, гонококков, микоплазм) в мочеполовые органы.
Противомикробные и противопротозойные средства излечивают трихомонадную инфекцию, но возможен рецидив. Повторное заражение встречается у 1 из 5 человек через три месяца после лечения. Если трихомониаз не лечить, инфекция может сохраняться в течение длительного времени. Эффективных домашних средств для лечения трихомониаза не существует.
Симптомы трихомониаза
Трихомониаз у женщин
Заболеванию подвергаются женщины от 18 до 45 лет. При заражении трихомониазом бактерии размножаются на стенках мочевого пузыря, уретре, слизистой оболочке влагалища.
Инкубационный период не характеризуется какими-либо симптомами. Данный период длится от нескольких дней до месяца. В этом отрезке времени трихомонады усиленно размножаются и вскоре заболевание переходит в острую фазу.
Острая форма трихомонадного кольпита характеризуется:
- Покраснениями, вплоть до появления маленьких эрозий на гениталиях и на шейке матки;
- Зудом и жжением;
- Выделениями пенистого характера, имеющими неприятный (рыбный) запах и зеленоватый или желтоватый цвет;
- Тянущими болями внизу живота;
- Ощущением дискомфорта и болезненности во время секса;
- Чувством жжения при мочеиспускании, а также ощущением неполного опорожнения мочевого пузыря.
Для хронической формы характерно бессимптомное протекание трихомониаза. При хорошем иммунитете организма, о присутствии заболевания можно даже не догадаться. Нередко обострение болезни может спровоцировать начало менструации.
В период климакса у женщин симптомы трихомониаза несколько иные — появляется примесь крови в выделениях.
Трихомониаз у беременных женщин
Для беременных женщин трихомониаз очень опасен. Проникая в половые органы, трихомонады способны выбросить в организм вещества под названием простагландины. Они увеличивают число сокращений матки, что вызывает выкидыш или преждевременные роды. При родах трихомонады способны попасть в маточные трубы, что приводит к нарушению их функции. Хронический трихомониаз приводит к тому, что внутри влагалища создается неблагоприятная среда для сперматозоидов — трихомонады выделяют вещество, которое делает их вялыми и недееспособными.
Трихомониаз у мужчин
Первые признаки заболевания характеризуются появлением зуда, жжения, болезненности при мочеиспускании. Могут присутствовать выделения из уретры сероватого, беловатого, прозрачного или пенистого характера. При хронической форме болезнь носит скрытый характер, больные не отмечают особых признаков, кроме небольшого количества выделений по утрам.
Симптомы трихомониаза могут обостряться после употребления алкоголя, острой и жирной пищи. Боли могут возникать в промежности, пояснице, анусе, мошонке и пенисе. При игнорировании лечения, болезнь может привести к отекам крайней плоти, покраснении головки пениса, появлению эрозивных явлений на слизистой оболочке.
Трихомониаз опасен для мужчин своими осложнениями, в частности он может вызвать простатит. О присутствии простатита мужчина может догадаться не сразу. Перед этим его могут периодически беспокоить зуд и боль в промежности, уретре и заднем проходе, преждевременная эякуляция, затруднения мочеиспускания.
Когда трихомонадами поражается мочевой пузырь, увеличивается частота мочеиспусканий. Во время опорожнения мочевого пузыря может появиться резкая боль и кровянистые выделения.
При обнаружении симптомов трихомониаза, следует обращаться к гинекологу (для женщин), венерологу и урологу (для мужчин).
Этиология
Трихомонады относятся к типу простейших, классу жгутиковых (см.), паразитирующих у человека и у нек-рых животных (обезьян, коров, лошадей, кошек и др.). Размножаются путем деления, обладают большой подвижностью благодаря наличию четырех жгутиков и ундулирующей мембраны. Оптимальные условия развития трихомонады: pH среды 5,9—6,5, t° 35—37°. Она быстро погибает при температуре св. 40°, высушивании, в гипо- и гипертонических, а также в дезинфицирующих р-рах.
У человека обнаружено несколько разновидностей трихомонад (влагалищная, ротовая и кишечная), однако заболевание вызывается только влагалищной трихомонадой. Влагалищная трихомонада — наиболее крупная (длина ее обычно составляет 7—30 мкм), овоидной формы, на более широкой ее части имеется 4 жгутика (см. рис. к ст. «Жгутиковые», т. 8, ст. 42). В передней части трихомонады располагаются ядро с ядрышком и блефаробласт, состоящий из 4 гранул. Через тело трихомонады проходит аксостиль, выходящий наружу в виде острия. При электронно-микроскопическом исследовании обнаружены также па-рабазальный аппарат, лизосомы, рибосомы, пищеварительные вакуоли. Питание трихомонад происходит путем эндосмоса, поглощения клеток, в т. ч. микроорганизмов, отдельные из к-рых, в частности гонококки, могут сохранять жизнеспособность внутри трихомонад и проявлять свое патогенное действие после гибели последних. Этим объясняются рецидивы гонореи, возникающие иногда после антибактериальной терапии Т. у больных со смешанной трихомонадно-гонорейной инфекцией.
Особенности трихомониаза, виды и симптомы
Трихомониаз не выбирает по половому признаку, но у женщин встречается чаще. Благодаря выработке специального фермента, Trichomonada vaginalis расщепляет клетки слизистой стенки влагалища, нарушая ее защитный слой. Бактерия присоединяется к оболочке и легко вступает в контакт с патогенной средой гонококков, хламидий и других вирусов, грибков.
Крепко поселяясь в комфортной теплой и влажной среде, трихомонады помогают распространяться различным инфекциям, поражая влагалище, уретру и соседние органы. Их продукты существования губительны для иммунитета, инфекция распространяется по оболочкам половых органов и кровеносной системе, проникая через лимфоток. В зависимости от сроков обращения к врачу трихомониаз приобретает острую или хроническую форму:
- Острый трихомониаз отличается явным проявлением симптомов: боль, пенистые влагалищные выделения, неприятный запах, зуд, проблемы с мочеиспусканием (жжение, боль). В некоторых случаях встречается малосимптомная (торпидная) острая форма. Тогда пациенты жалуются на боли в нижней части живота, болезненность во время секса, зуд. Выделения обнаруживаются только на стенках влагалища при визуальном осмотре гинекологом.
- Хронический трихомониаз – развивается при продолжительности острой формы более 2 месяцев. За это время симптомы угасают, но болезненный дискомфорт внизу живота и при мочеиспускании время от времени возвращается.
В случае присоединения вирусов или грибка пациенты наблюдают вторичные признаки: выделения гноя (гонорея), высыпания на слизистой папиллом (ВПЧ). Это еще больше усложняет точную диагностику и дальнейшее лечение трихомоноза.
При затяжном трихомониазе острая стадия переходит в хроническую, симптомы появляются только в периоды рецидива. Благодаря способности трихомонады взаимодействовать с другими микроорганизмами, со временем без медикаментов половые органы незаметно обрастают целым «букетом» грибков и вирусов. В результате этого лечение хронического трихомониаза у женщин превращается в длительную процедуру с постоянным приемом препаратов разных групп.
Как можно предотвратить трихомониаз?
Лучший способ предотвратить трихомониаз или любую ИППП – воздержание от интимных отношений.
Во время интимных отношений можно снизить риск заражения ИППП следующими способами:
- Используйте презервативы. Презервативы – лучший способ предотвратить ИППП во время секса. Поскольку заражение и передача могут происходить и без эякуляции, необходимо обязательно надевать презерватив до контакта с влагалищем, ртом или аналыным отерстием. Другие методы контроля рождаемости, такие как противозачаточные таблетки, уколы, имплантаты или диафрагмы, не защитят от ИППП. Пройдите обследование. Убедитесь, что ваш партнер также прошел тестирование на ИППП прежде чем заниматься сексом.
- Практикуйте моногамные отношения.
- Ограничьте количество сексуальных партнеров. Риск заболеть ИППП возрастает в зависимости от количества ваших партнеров.
- Женщинам не рекомендуется спринцевание. Оно удаляет полезные бактерий во влагалище, которые защищают от инфекции. Это может увеличить риск заражения ИППП.
- Не злоупотребляйте алкоголем. Употребление слишком большого количества алкоголя или употребление наркотиков увеличивает рискованное поведение и может подвергнуть риску сексуального насилия и возможного контакта с ИППП.
Признаки трихомониаза
Микроорганизмы из семейства жгутиковых вызывают проктит, уретрит, кандидоз, гонорею, цистит. Женщины испытывают жжение и зуд во влагалище, отмечаются также отечность, покраснение слизистой половых органов. Выделения становятся обильными, меняется их цвет и консистенция. Сначала они прозрачные, белесые, имеют вязкую текстуру, затем приобретают зеленоватый или желтоватый оттенок, напоминают пену.
Во время полового акта женщины испытывают дискомфорт. После коитуса на стенках влагалища остаются мелкие кровоизлияния, которые образуются из-за трения. Характерный признак инфекции — частые позывы к мочеиспусканию, жжение в уретре. Еще один симптом трихомониаза — тянущие боли, которые локализованы в районе поясницы, нижней части живота, внутренней поверхности бедер.
У мужчин признаки этой венерической инфекции либо отсутствуют, либо проявляются только на начальной стадии. Это утренние выделения из уретры в виде пены и покраснение головки члена. Мужчины также страдают от болезненного мочеиспускания.
Острое течение трихомониаза длится семь-десять дней. Затем, если иммунная система функционирует хорошо, признаки уменьшаются или совсем исчезают. Но это говорит не об излечении от инфекции, а о том, что болезнь перешла в хроническую фазу.
Лечение трихомониаза у женщин
Медикаментозное
Лечат трихомониаз в зависимости от стадии заболевания, локализации, степени поражения и других факторов. В каждом случае доза препарата и режим приема рассчитывается врачом дерматологом-венерологом индивидуально.
Лечение обязательно для всех половых партнеров инфицированного.
Обычно назначают один из препаратов группы 5-нитроимидазолы (5-НИМЗ) — метронидазол, тинидазол и орнидазол.
Они эффективны и хорошо переносятся. Эффективность 5-НИМЗ высокая – 80-100%. Препарат вводят перорально, то есть это обычная таблетка, которую надо запить. Действующее вещество плохо растворяется, поэтому при трихомониазе не делают внутривенных инъекций лекарств.
5-НИМЗ не действуют на другие патогенные организмы, передаваемые половым путем – грибы, вирусы и т.д. Поэтому в случае перекрестных инфекций назначают комбинированную терапию.
В процессе лечения нельзя принимать алкоголь — с ним несовместимы метронидазол и тинидазол. Они блокируют ферменты вывода алкоголя из организма, вследствие чего возможна острая алкогольная интоксикация. Также на время лечения рекомендуют половое воздержание. До полного излечения это опасно по отношению к другим людям, так как сохраняются риски дальнейшей передачи инфекции.
Местное лечение
Для лечения трихомониаза применяют как общую, так и местную терапию. Например влагалищные свечи: они воздействуют на возбудителя локально и повышают эффективность общего лечения. В случае сочетания трихомониаза с другими ЗППП, врач дополнит лечение местными препаратами. Они имеют комбинированный состав, в зависимости от вида коинфекции. Например, сочетание метронидазол и миконазола (противогрибковое средство).
Обработка очага воспаления
Вместе с основным лечением показана обработка пораженного участка. Спреем мирамистина обрабатывают выходное отверстие мочеиспускательного канала при уретрите. В случае подозрений на наличие инфекции лучше не экспериментировать с народными средствами, а сразу посетить врача и получить рекомендации по эффективному лечению.
Важно! Самолечение при трихомониазе недопустимо. Трихомонады легко принимают атипичную форму, и тогда лечение потребует гораздо больших усилий
Контрольный анализ берут через 7-10 дней после принятия последнего препарата. Затем повторяют два раза в течение месяца. В результате проведенной терапии не всегда удается уничтожить всех трихомонад. В отдельных случаях назначают повторный курс.
Народные средства
Не стоит проводить терапию и подбирать лечение трихомониаза самостоятельно, и особенно — средствами народной медицины. Это не только не поможет вылечиться, но и грозит дополнительными осложнениями. Применять подобные методы лечения можно только в качестве дополнения к терапии, назначенной врачом. И даже так, сперва стоит проконсультироваться, а не рисковать и применять народные способы лечения.
Лечение при беременности
С одной стороны, лечение трихомониаза в период беременности необходимо. Оперативно проведенная терапия будет способствовать нормальному течению беременности, очистке родовых путей и рождению здорового ребенка.
С другой стороны, эта задача представляет определенную сложность из-за опасности навредить плоду действующими веществами препаратов. Поэтому в I триместре беременности медикаментозного лечения не проводят.
Во II триместре назначают терапию препаратами группы нитроимидазолов, но только в виде вагинальных форм. Это связано с тем, что многослойный плоский эпителий влагалища обладает незначительной всасывающей способностью. В таком случае препарат действует на возбудителя, но не на эмбрион. Американский центр генетических исследований установил, что при пероральном применении метронидазола в крови пациенток обнаруживается 100% вводимой дозы, а при вагинальном – только 2%.
В случае неэффективности местного лечения в III триместре беременности назначается метронидазол перорально. После прохождения курса лечения проводят контрольный бактериологический анализ. Последующее наблюдение длится 3 месяца. Если все анализы за это время — отрицательные, трихомониаз считается полностью излеченным.
Важно! Лечение трихомониаза у беременных возможно только со II триместра. В I триместре препараты, используемые для лечения, небезопасны для плода
Метронидазол выделяется с грудным молоком. При необходимости применения препарата в период лактации рекомендуют прекратить грудное вскармливание. Возобновляют его по окончанию курса, через 48 часов после последнего приема препаратов.
Как диагностируется трихомониаз?
Анамнез. При сборе анамнеза выясняют:
- симптомы;
- перенесенные ИППП;
- наличие нового сексуального партнера.
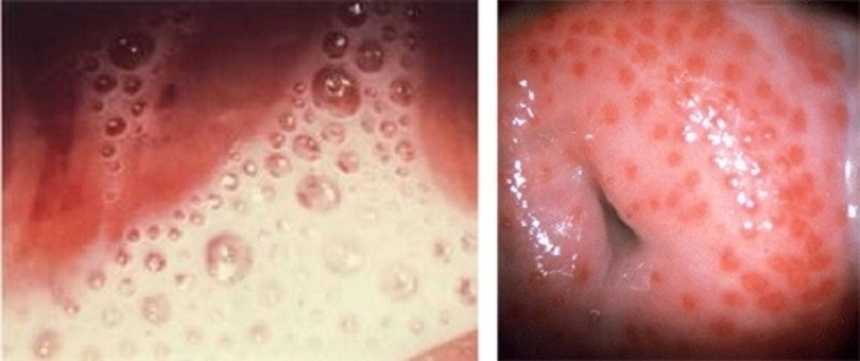
У женщин при гинекологическом осмотре характерны:
- отек и гиперемия влагалища;
- эрозивно-язвенное поражение слизистой влагалища;
- кровоизлияния на шейке матки – петехии, из-за чего шейку называют “клубничная”;
- характерные серо-зеленоватые или серо-желтые вагинальные выделения с запахом “рыбы”.
У мужчин при осмотре выявляются:
- отек, покраснение наружного отверстия мочеиспускательного канала;
- слизистые выделения из уретры;
- поражение крайней плоти эрозивно-язвенное.
Поскольку симптомы трихомониаза похожи на симптомы других ИППП и часто встречаются сочетанные инфекции, поэтому проводят дифференциальную диагностику в отношении:
- хламидиоза, гонореи, микоплазмоза (Mycoplasma genitalium);
- заражений условно-патогенными микроорганизмами (бактериальный вагиноз, кандидоз);
- аллергических вагинитов;
- аллергических баланопоститов.
Для выявления возбудителя используют: микроскопическое исследование, молекулярно-биологические методы, исследование культуры.
Образцы для исследований:
- Первая порция мочи утром;
- Мазок. Берут строго через 3 часа после мочеиспускания. Время можно сократить до 1 часа при выраженных характерных выделениях. У женщин забор образцов проводится при отсутствии месячных.
Микроскопия. Необходимое условие для получения правильных результатов: исследование сразу после забора материала (“влажный мазок” из влагалища, канала шейки, уретры у мужчин), поскольку трихомонада вагиналис нестойкие и быстро гибнут в окружающей среде. Например, при задержке доставки мазка в лабораторию на 1 час результативность снижается на 20%.
Мазок исследуют под микроскопом, при обнаружении микроорганизмов диагностируют трихомониаз. Метод максимально специфичен (до 100%) и чувствителен (до 60-70%) при выраженных симптомах заболевания.
Микроскопия окрашенного мазка не применяется в связи с низкой чувствительностью (до 40%).
Молекулярно-биологические (методы амплификации нуклеиновых кислот). Среди них выделяют: амплификация рибонуклеиновых кислот РНК (NASBA) и выделение ДНК (ПЦР). Для анализа берется первая утренняя моча, соскоб уретры, влагалища, цервикального канала.
Тесты отличаются высокой чувствительностью (95-100%) и специфичностью (95-100%) и достоверным результатом. Например, у женщин исследование мочи и вагинального мазка методом NASBA имеет 100% результат выявления инфекции.
Исследование культуры (посев T.vaginalis на чувствительные среды и выращивание). До появления молекулярно-биологических методов использовался широко, особенно при бессимптомном течении заболевания, поскольку более чувствителен, чем микроскопия (70-85%).
Сейчас используется редко, потому что достаточно трудоемкий, длительный и не дает точных результатов по сравнению с ПЦР или NASBA.
Пап-тест для выявления T.vaginalis не используется (хотя выявление его возможно) вследствие большого числа ложноположительных и ложноотрицательных результатов.
Трихомониаз – профилактика
Симптомы
Проблема невозможности быстрой диагностики трихомониаза связана с отсутствием признаков заражения именно T. Vaginalis. Изменения в пораженных инфекцией тканях схожи по морфологии с внешними проявлениями других ИППП, например, гонореей или хламидиозом. Но чтобы узнать вид патогенной микрофлоры, необходимо провести бактериологический анализ.
Кроме того, симптомы трихомониаза весьма разнообразны и зависят от многих факторов, например, от состава влагалищной микрофлоры и возраста человека.
Первые признаки заболевания
Следует еще раз обратить внимание на то, что у большинства мужчин и значительной части женщин трихомониаз протекает бессимптомно и обнаруживается случайно при обращении к врачу с жалобами, характерными для последствий инфицирования. При других формах первые признаки появляются после окончания инкубационного периода, длительность которого тоже значительно варьируется
Минимальный срок для проявления первых симптомов – 3 дня
При других формах первые признаки появляются после окончания инкубационного периода, длительность которого тоже значительно варьируется. Минимальный срок для проявления первых симптомов – 3 дня.
Важно! Любые изменения в характере выделений из половых органов – повод для немедленного обращения к врачу. Эффективность лечения любого заболевания, передающегося половым путем, напрямую зависит от времени начала антибактериальной терапии
Длительность инкубационного периода зависит от ряда факторов:
- сопротивляемость организма;
- наличие хронических заболеваний;
- регулярное употребление некоторых лекарственных препаратов.
При остром течении болезни главными общими симптомами заболевания у мужчин и женщин являются гнойные пенистые выделения из половых органов, болезненное мочеиспускание и сильный зуд.
Симптомы у женщин
Первый знаковый симптом острого трихомониаза у женщин – обильные пенистые выделения из влагалища, сильно раздражающие слизистую оболочку больших и малых половых губ. Выделения характерны в 50-75% случаях обращения к врачу.
Также больные жалуются на:
- проблемы с мочеиспусканием из-за сильной боли и жжения;
- неприятный запах несмотря на регулярные гигиенические процедуры;
- мучительный зуд и нарушения сна.
Симптомы генитального трихомониаза выявляются при первичном осмотре, причем их выраженность может сильно различаться:
- воспаление стенок влагалища – от небольшого покраснения и отека до значительной гиперемии;
- эрозия шейки матки – от маленьких пораженных участков до обширного изъязвления;
- повышение температуры тела до субфебрильных значений;
- опрелости в области наружных половых органов или кровоизлияния по всей промежности.
Иногда при осмотре с помощью зеркала выявляются зоны воспаления с образованием узелков (гранулем) на шейке матки. Малиновый цвет шейки – характерный симптом заражения T. Vaginalis, но он встречается далеко не во всех случаях инфицирования.
Очаг воспаления может быть локализован в области вульвы, бартолиновой железы, в преддверии влагалища и в других зонах. В зависимости от этого ставится диагноз, например, трихомонадный вульвит, кольпит и т.д.
При подостром характере течения жалобы пациенток в основном связаны с незначительными выделениями из влагалища, которых раньше не наблюдалась. Остальные симптомы заражения выражены очень слабо или совсем незаметны.
Торпидная форма характеризуется полным отсутствием симптомов, жалобы появляются при распространении воспалительного процесса на другие органы мочеполовой системы. Пациентки обращаются к гинекологу в связи с проблемами с зачатием, болью внизу живота, нарушением цикла.
Симптомы у мужчин
У мужчин гораздо чаще встречается бессимптомная форма трихомониаза или с минимально выраженными симптомами. Также мужчины гораздо чаще женщин обходятся без антибактериальной терапии. Это объясняется анатомическими особенностями строения мужских половых органов: инфекция может не проникнуть дальше передней части уретры.
В острой форме симптомы заражения зависят от области локализации трихомонад и зоны воспаления. Чаще всего у мужчин развивается уретрит со следующими проявлениями:
- гнойные или гнойно-слизистые выделения из мочеиспускательного канала различной интенсивности;
- сильный зуд и жжение в области полового органа, покраснение и припухлость;
- болезненное частое мочеиспускание.
При поражении предстательной железы симптомы схожи с острым простатитом: пациенты жалуются на боль в нижней части живота, нарушение эректильной функции, слабость, проблемы с мочеиспусканием.
Особенности трихомоноза у девочек
У девочек трихомонадный вуль-вовагинит встречается, как правило, в период новорожденности и полового созревания. В период новорожденности заражение происходит при прохождении плода по инфицированным родовым путям матери. Возможность заражения Т. именно в это время, по мнению многих исследователей, обусловлена тем, что состояние влагалища новорожденной девочки не отличается от такового у взрослой женщины (многослойный плоский эпителий, pH секрета 4,5— 4,0, накопление в эпителии гликогена). У девочек в возрасте от 1 мес. и до начала полового созревания в связи с особенностями состояния влагалища в этот период (однослойный эпителий, нейтральная или щелочная реакция секрета, низкое содержание гликогена, молочной к-ты и др.), при к-рых отсутствуют условия для существования три-хомонад даже в случае их попадания в половые пути, заболевание отмечается чрезвычайно редко. Поэтому при обнаружении трихо-монад в мазках из влагалища девочек необходимы повторное исследование и тщательный сбор анамнеза (выяснение возможного пути заражения). В пубертатном периоде в связи с увеличением концентрации эстрогенов в организме девочки состояние влагалищного эпителия приближается к таковому у взрослых женщин. В этот период у девочек возможно возникновение трихомо-надного кольпита, причем пути заражения и клин, картина не отличаются от таковых у взрослых.
Лечение трихомонадного кольпита у новорожденных заключается в механическом удалении трихомонад с помощью промывания влагалища через тонкий катетер настоями ромашки, шалфея, р-ром фурацилина. Одновременно проводят лечение родителей девочки. При лечении трихомоноза у девочек в пубертатном периоде производят инстилляцию во влагалище 1—3% водного р-ра метиленового синего или после орошения влагалища через тонкий катетер 1 % р-ром гидрокарбоната натрия вводят 1—2 мл 2,5% суспензии нитазола. Кроме того, применяют внутрь указанные выше специфические препараты с учетом возраста и веса (массы) тела ребенка. Осарсол детям не назначают. Ребенок допускается в детский коллектив лишь после получения отрицательных результатов после трехкратного (через день) бактериоскопического исследования. В каждом конкретном случае должен быть решен вопрос о путях заражения.
Библиогр.: Бакшеев Н. С. и Пад-ч е н к о И. К. Мочеполовой трихомоноз у женщин, М., 1971; Б о д я ж и-н а В. И. и Ж м а к и н К. Н. Гинекология, с. 128, М., 1977; Венерические болезни, под ред. О. К. Шапошникова, М., 1980; Гальпровиозы (хламидиозы) человека и животных, под ред. О. В. Барояна, в. 1, с. 5, М., 1979; Ильин И. И., Негонококковые уретриты у мужчин, с. 153, М., 1983; Лазаревич И. П., Паразиты женских половых органов, Харьков, 1870; Ляховицкий H. CU Трихомоноз мужчин, женщин и детей, М., 1966; Овчинников H. М. Лабораторная диагностика венерических заболеваний, М., 1969; П о й з н е р Б. С., Радионченко А. А. и Рыбников В. И. Трихомонадные заболевания женского организма, Томск, 1970; Семенов П. П. и Семенов В. П. Трихомонадные поражения мочеполовых органов человека, Л., 1972; Теохаров Б. А. Гонорея, трихомониаз и другие мочеполовые венерические болезни, М., 1968; он же, Эпидемиология мочеполового трихомоноза у девочек и девушек, Вестн. дерм, и вен., № 2, с. 81, 1978, библиогр.; Тимошенко Л. В. и др. Практическая гинекология, с. 81, Киев, 1980.
Трихомоноз КРС
Трихомоноз крупного рогатого скота – распространенная во многих странах мира инвазионная болезнь, вызываемая простейшим – трихомонадой. Заболевание характеризуется поражением и функциональными расстройствами половых органов.Возбудитель – одноклеточный организм грушевидно-овальной формы, снабженный на переднем конце тела четырьмя жгутиками. Развиваются паразиты путем простого и множественного делений. При неблагоприятных условиях превращаются в цисты. В организме крупного рогатого скота обнаружены еще 2 других вида трихомонад, паразитирующих в желудочно-кишечном тракте.Источник возбудителя инвазии – больные животные и трихомонадоносители. Заражение происходит при случке или искусственном осеменении. В распространении болезни ведущая роль принадлежит быкам-трихомонадоносителям.У больных коров и телок наблюдаются опухание срамных губ, воспаление влагалища, образование на слизистой оболочке влагалища узелков величиной с просяное зерно, эндометрита, пиометра, аборты (обычно на 2-4-м мес стельности), яловость (недополучение приплода в маточной группе стада за истекший год). У быков при заражении трихомонадами отмечают воспаление препуция, полового члена, понижение половой активности.Диагноз основан на данных эпизоотологии, симптомах болезни и результатах микроскопического и культурального исследования материала (абортированные плоды, плодные оболочки, смыв и выделения из половых органов, сперма и секреты придаточных половых желез) от подозреваемых в заражении животных. Трихомоноз дифференцируют от инфекционного фолликулярного вестибулита, бруцеллеза, листериоза и лептоспироза.Для лечения коров применяют препараты местного (полость матки коров обрабатывают 8-10 %-ным раствором ихтиола, флавокридина, фурацилина или этакридина лактата (1: 1000), внутримышечно инъецируют 1 %-ный раствор метронидазола по 80-150 мл) и общего (для сокращения полости матки подкожно вводят 2 мл 0,05 %-ного раствора прозерина, 2 мл 0,1 %-ного раствора карбахолина или фурамона и др.) действия. Быкам подкожно вводят 2 мл 1 %-ного раствора фурамона или 0,05 %-ного раствора прозерина с местной обработкой препуция раствором из смеси нитрофурановых препаратов и 0,5 %-ной суспензией фуразолидона, метронидазола по 50 мг/кг массы тела подкожно 3–5 инъекций.После курса лечения коров и быков исследуют на наличие трихомонад.Профилактика трихомоноза заключается в изоляции и лечении больных животных, организации искусственного осеменения коров и телок спермой от заведомо здоровых быков.
Печать
10370